
Quién puede acceder a la historia clínica de un paciente y cómo se regula esta práctica
La historia clínica de un paciente es un documento fundamental en el ámbito de la salud. Este registro contiene información crítica que sirve tanto para el tratamiento médico como para el seguimiento del estado de salud de la persona. Sin embargo, surge una pregunta esencial: ¿quién tiene derecho a acceder a esta información tan sensible? En un mundo donde la privacidad y la protección de datos son prioridad, es vital entender los límites y las oportunidades en torno al acceso a la historia clínica.
El acceso a la historia clínica no es un tema trivial. Las implicaciones pueden variar desde mejorar la calidad de la atención médica hasta afectar profundamente la privacidad del paciente. Por ello, es crucial que pacientes y profesionales de la salud comprenden bien los mecanismos que rigen esta normativa. Normativas más estrictas han sido implementadas en muchas jurisdicciones, reflejando la importancia de salvaguardar la información médica confidencial.
Este artículo pretende abordar en profundidad quiénes están autorizados a acceder a la historia clínica de un paciente, los derechos del paciente en este contexto y las excepciones a las reglas generales. Asimismo, se analizarán las implicaciones legales y éticas asociadas a la divulgación de esta información. La comprensión de estas materias es clave para una atención médica responsable y ética.
Derechos del paciente sobre su historia clínica
Los derechos del paciente sobre su historia clínica están claramente definidos en muchas legislaciones. En primer lugar, cada paciente tiene el derecho de acceso, lo que significa que pueden solicitar y obtener una copia de su historia clínica. Este acceso no solo permite a los pacientes conocer su estado de salud, sino que también les proporciona una visión más completa sobre su tratamiento y las decisiones médicas tomadas en su nombre.
Además, los pacientes tienen el derecho a la rectificación de datos. Si un error se identifica en su historia clínica, el paciente puede exigir que se corrija de manera adecuada. Este derecho es fundamental para mantener la precisión de la información médica, que es crucial para la futura atención. Sin ajustes, las decisiones clínicas pueden basarse en datos incorrectos, lo que podría poner en riesgo la salud del paciente.
Otro articulo de ayuda: Dónde puedo acceder a un test genético de manera segura y confiable
Dónde puedo acceder a un test genético de manera segura y confiableOtro derecho importante es el derecho a la confidencialidad. La información contenida en la historia clínica debe ser tratada con el mayor grado de confidencialidad. A pesar de que ciertos profesionales de la salud tienen acceso legítimo a esta información, el paciente debe ser informado de cómo se manejarán sus datos y a quién se les puede revelar. Esta claridad promueve la confianza en la relación entre el paciente y el médico.
Los pacientes también deben estar al tanto de su derecho a revocar el acceso de cualquier persona a su historia clínica. Esto significa que si en algún momento el paciente se siente incómodo con el acceso que tiene una persona o institución específica, ellos tienen el poder de restringirlo. La autonomía del paciente es fundamental en la ética médica, y este derecho lo refuerza.
Quiénes tienen acceso a la historia clínica
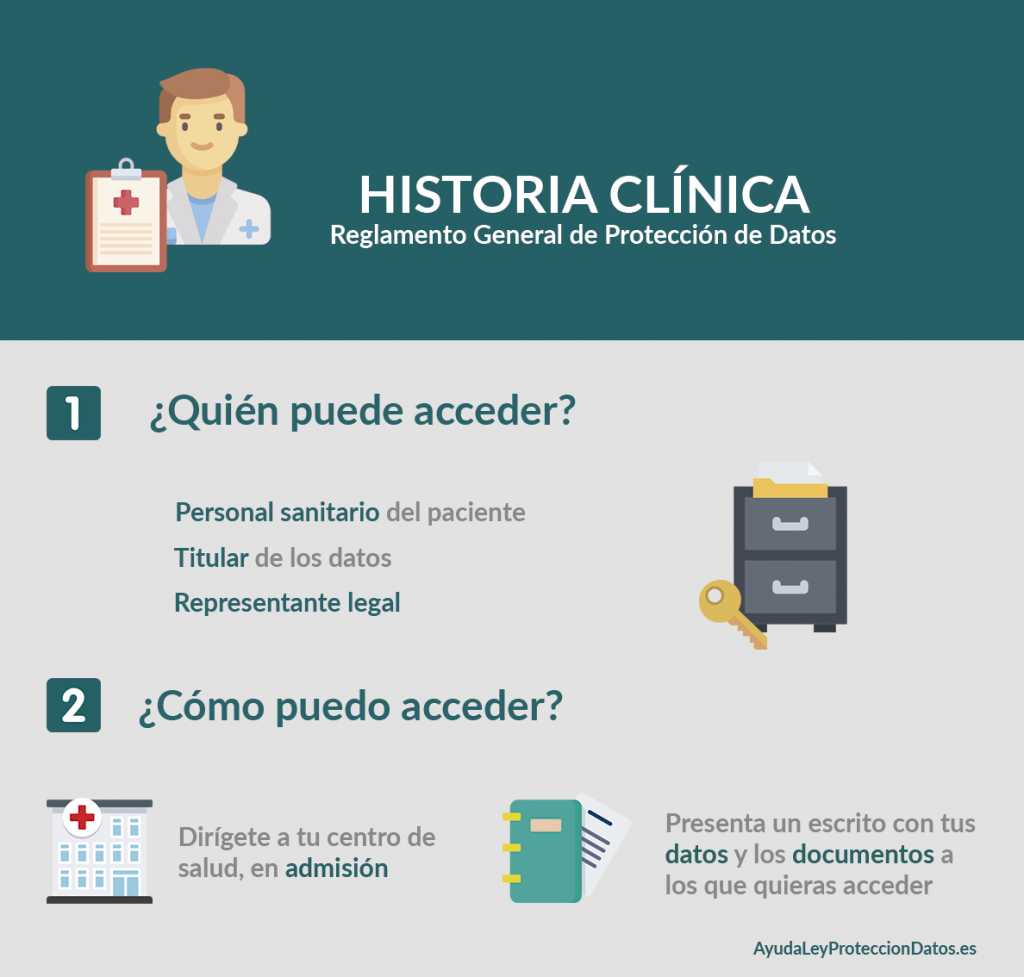
El acceso a la historia clínica de un paciente está restringido principalmente a ciertos profesionales y organismos médicos. En primer lugar, los médicos tratantes tienen derecho a acceder a esta información. Cuando un médico se encarga del tratamiento de un paciente, necesita tener un conocimiento profundo de su historial médico para poder brindar un diagnóstico y tratamiento adecuados. Esto incluye información sobre enfermedades anteriores, alergias y tratamientos previos.
Además de los médicos, enfermeras y otros profesionales de la salud que participan directamente en el cuidado del paciente también tienen acceso a la historia clínica. Esto permite una atención integral y coordinada, ya que cada miembro del equipo de atención tiene información relevante para tomar decisiones informadas sobre el tratamiento del paciente.
Otro grupo que puede acceder a la historia clínica son los especialistas médicos. Cuando un médico trata a un paciente y considera necesario referirlo a un especialista, es vital que el especialista tenga acceso a la historia clínica del paciente. Esto asegura que el especialista esté bien informado sobre la condición del paciente, lo que puede acelerar y mejorar el proceso de diagnóstico y tratamiento.
Las aseguradoras de salud también pueden requerir acceso a la historia clínica para verificar reclamos y determinar la elegibilidad para servicios específicos. Este acceso está regulado por leyes de privacidad, y las aseguradoras solo pueden acceder a la información necesaria para cumplir con estos propósitos.
Regulaciones sobre el acceso a la historia clínica
Las regulaciones en torno al acceso a la historia clínica varían según el país y la región. Sin embargo, muchas jurisdicciones han implementado leyes estrictas que protegen la información del paciente. Por ejemplo, en muchos países, existe una legislación que exige el consentimiento explícito del paciente antes de que su información médica pueda ser divulgada a terceros. Esto se enmarca dentro de un principio más amplio de protección de datos cuya importancia ha crecido en las últimas décadas.
En Estados Unidos, la HIPAA (Health Insurance Portability and Accountability Act) establece normas sobre la privacidad de la información médica y protege el acceso no autorizado a los registros de salud. Esta legislación garantiza que solo los profesionales autorizados puedan acceder a la historia clínica bajo condiciones específicas y con el consentimiento del paciente. La violación de la HIPAA puede acarrear sanciones graves.
En Europa, el Reglamento General de Protección de Datos (GDPR) también incluye disposiciones sobre el tratamiento y acceso a la información médica. Esto significa que las instituciones de salud deben tener políticas firmes para garantizar que la historia clínica de un paciente sea tratada con el máximo rigor en términos de privacidad y seguridad. Las penalizaciones por no cumplir con estas normativas pueden ser significativas.
Las regulaciones no solo se enfocan en quién tiene acceso, sino también en cómo se debe manejar y almacenar la información médica. Las instituciones deben adoptar medidas de seguridad adecuadas para proteger la historia clínica de accesos no autorizados. Esto incluye la implementación de sistemas de seguridad digital y procedimientos estrictos de identificación y autorización.
Excepciones al acceso a la historia clínica
A pesar de las regulaciones existentes que protegen la privacidad del paciente, hay ciertas excepciones donde el acceso a la historia clínica puede ser autorizado sin el consentimiento del paciente. Una de estas excepciones es el acceso por parte de autoridades judiciales. En circunstancias donde hay una investigación en curso, un tribunal puede requerir el acceso a la historia clínica como evidencia. Esto se lleva a cabo para garantizar que se pueda obtener la verdad y asegurar la justicia.
Otra excepción importante se refiere a situaciones de emergencia médica. En casos en los que un paciente no puede dar su consentimiento debido a su estado crítico, los profesionales de salud pueden acceder a la historia clínica para proporcionar el tratamiento necesario. Aquí la prioridad es salvar vidas y garantizar que el paciente reciba la atención adecuada en el momento oportuno.
En los casos de interés público, como puede ser en situaciones de epidemias o brotes de enfermedades, las autoridades de salud pueden tener acceso a la información médica sin requerir el consentimiento del paciente. Esto se hace con el objetivo de salvaguardar la salud pública y gestionar la situación de manera efectiva.
Finalmente, los centros de investigación pueden acceder a la historia clínica para estudiar patrones de enfermedades o evaluar la eficacia de tratamientos específicos. Este acceso generalmente se realiza de manera agregada y anonimizada, para proteger la identidad del paciente, y suele requerir algún tipo de aprobación ética antes de que los datos sean utilizados.
Implicaciones éticas del acceso a la historia clínica
El acceso a la historia clínica conlleva importantes responsabilidades éticas. Una de las consideraciones más críticas es la confidencialidad. Los profesionales de la salud tienen el deber ético de proteger la información que les confían los pacientes. La violación de esta confidencialidad no solo puede poner en riesgo la privacidad del paciente, sino que también puede erosionar la confianza en la relación médico-paciente.
Otro aspecto ético es la trasparencia. Los pacientes tienen derecho a saber quién tiene acceso a su historia clínica y por qué. La falta de claridad en este sentido puede generar desconfianza y llevar a los pacientes a evitar buscar atención médica. Esto se traduce en una atención de salud deficiente y en resultados negativos en la salud pública.
Además, los profesionales de la salud deben ser conscientes de los sesgos que pueden surgir al acceder a la información de un paciente. La historia clínica puede influir en las decisiones médicas, pero es necesario que los médicos mantengan una perspectiva imparcial y eviten juicios preconcebidos basados en la información médica pasada del paciente. Cada caso debe ser evaluado en función de su propio mérito.
Finalmente, la correcta gestión del acceso a la historia clínica debe estar alineada con el principio de justicia. No todos los pacientes tienen la misma capacidad para comprender o ejercer sus derechos relacionados con la información médica. Es esencial que los sistemas de salud proporcionen apoyo a los pacientes para asegurarse de que todos tengan la oportunidad de participar activamente en la gestión de su propia información médica.
| Tipo de Acceso | Descripción | Permitido Sin Consentimiento |
|---|---|---|
| Médicos Tratantes | Acceso a la historia clínica para diagnóstico y tratamiento. | No |
| Enfermeras y Otros Profesionales de Salud | Aseguran atención integral basada en información relevante. | No |
| Especialistas Médicos | Acceso necesario para casos referidos. | No |
| Aseguradoras de Salud | Verificación de reclamos y evaluación de servicios. | Sí, con condiciones. |
| Autoridades Judiciales | Acceso requerido como parte de una investigación. | Sí |
| Emergencias Médicas | Acceso cuando el paciente no puede consentir. | Sí |
| Investigación | Acceso para estudios estadísticos o clínicos. | Sí, generalmente anonimizado. |
La afectación de la historia clínica es un tema que requiere atención y regulación. La confianza entre el paciente y el sistema de salud depende de que el acceso a esta información se maneje de manera ética y responsable. La educación sobre estos derechos y responsabilidades es esencial para mejorar la experiencia del paciente y la calidad del cuidado de la salud.
Deja una respuesta






Contenido relacionado